
Miesiąc, a czasami znacznie dłużej muszą czekać pacjenci na specjalistyczne badania, bez których rozpoczęcie leczenia nie jest możliwe. Dotyczy to większości dziedzin współczesnej medycyny, które bazują na pracy patomorfologów i radiologów. Kłopot w tym, że zarówno w jednej, jak i w drugiej z tych specjalności dramatycznie brakuje lekarzy. Na dodatek obie borykają się z innymi poważnymi problemami.
Nie ma diagnozy i leczenia bez wiarygodnych, specjalistycznych badań
Tekst Maciej Sas
Fot. Pixabay
Miesiąc, a czasami znacznie dłużej muszą czekać pacjenci na specjalistyczne badania, bez których rozpoczęcie leczenia nie jest możliwe. Dotyczy to większości dziedzin współczesnej medycyny, które bazują na pracy patomorfologów i radiologów. Kłopot w tym, że zarówno w jednej, jak i w drugiej z tych specjalności dramatycznie brakuje lekarzy. Na dodatek obie borykają się z innymi poważnymi problemami.
Wielotygodniowe oczekiwanie na wizytę u lekarza specjalisty to codzienność wielu pacjentów. Ale nawet szybki termin konsultacji wcale nie oznacza, że niezbędne leczenie będzie można zacząć od razu. Do postawienia diagnozy, a potem wdrożenia optymalnej terapii niezbędne są bowiem specjalistyczne badania. Większa część medycznych specjalności nie może dzisiaj sprawnie działać bez wnikliwych badań patomorfologicznych czy starannie opisanych obrazów tomografii komputerowej albo rezonansu magnetycznego.
Niestety, w obu przypadkach na wyniki trzeba czekać miesiąc, a nawet znacznie dłużej. Co jest tego przyczyną? Pozornie sprawa wydaje się oczywista: brak lekarzy tych specjalności i niedostateczne finansowanie. Ujmując rzecz w dużym uproszczeniu, dotyczy to zarówno patomorfologii, jak i radiologii. Kiedy jednak przyjrzymy się szczegółom problemu, te w obu dziedzinach znacząco się różnią.
Patomorfologia – zaniedbany fundament leczenia
– Niewiele jest specjalności w medycynie, które mogą się obyć bez patomorfologii. No, może psychiatria. Ale większość korzysta z naszych usług – mówi prof. dr n. med. Piotr Ziółkowski, kierownik Zakładu Patologii Ogólnej i Eksperymentalnej Uniwersytetu Medycznego we Wrocławiu. – Niestety, lekarzy naszej specjalności jest bardzo mało. Dlaczego? Sprawa jest złożona. Wynika to przede wszystkim z tego, że od wielu lat wynagrodzenia są bardzo słabe. Drugą przyczyną są trwające od dziesięcioleci zaniedbania, które wynikają z lekceważącego stosunku do tej dziedziny zarówno kolejnych ministrów zdrowia, jak i poszczególnych uczelni medycznych. Niewiele się w Polsce robi, by tę dyscyplinę spopularyzować, wzmocnić, nadać jej odpowiednią rangę – wyjaśnia.
Z profesorem Ziółkowskim rozmawiam w siedzibie jego Zakładu – miejscu, którego historia sięga połowy XIX wieku. Tutaj pracowało wielu wybitnych patomorfologów niemieckich, potem polskich – m.in. prof. Zygmunt Albert czy prof. Bożenna Zawirska. Jak podkreśla obecny szef, przez te wszystkie lata nie zrobiono tam nic, by przeprowadzić gruntowny remont zakładu i stworzyć ludziom takie warunki, które zachęciłyby ich do pracy. – To nie tylko nasz problem, bo podobnie jest w wielu innych miejscach w Polsce – podkreśla prof. Ziółkowski. – Oczywiście, jest też drugi zakład UMW przy ulicy Borowskiej, ale on jest nastawiony głównie na diagnostykę na potrzeby Uniwersyteckiego Szpitala Klinicznego. A u nas gromadzi się kilkuset studentów, którzy przychodzą na zajęcia. Taki lekceważący stosunek do patomorfologii skutkuje tym, że tak naprawdę nie ma komu tych młodych ludzi uczyć! Bo lekarze patomorfolodzy w pogoni za lepszymi zarobkami uciekają do prywatnych firm – przyznaje. Trudno się im dziwić – tam solidnie wykształceni specjaliści nie muszą się poświęcać pracy naukowej czy dydaktycznej. Mają jedynie wykonywać badania, dzięki czemu mogą zarobić znacznie więcej niż na uczelni.
Szef Zakładu Patologii wskazuje też inny problem. Jak mówi, przez dziesięciolecia pozwalano, by szpitale pozbywały się zakładów patomorfologii. Bardziej opłacało się zlecić takie badania laboratoriom zewnętrznym (w ramach outsourcingu) niż martwić się o swój zespół. Poza tym, jak dodaje, wskutek takich zaniedbań patomorfolodzy przez lata nie mieli, gdzie pracować. W tej chwili na Dolnym Śląsku jest zaledwie kilka zakładów patomorfologii. Tak duże miasta jak Zgorzelec, Kłodzko, Świdnica nie mają ich w ogóle.
– We Wrocławiu generalnie tego problemu nie ma, ale weźmy pod uwagę, że np. ogromny Szpital im. T. Marciniaka, duża placówka na Brochowie, szpital MSW i jeszcze kilka innych nie mają swoich zakładów patomorfologii – wylicza prof. Piotr Ziółkowski.
Do czego ten stan może prowadzić? Jeśli radykalne zmiany nie zostaną szybko wprowadzone, i tak już kiepska sytuacja zacznie się bardzo szybko pogarszać. Zakład kierowany przez pana profesora mimo arcytrudnej sytuacji kadrowej jest w stanie wydać wynik nawet skomplikowanych badań w ciągu tygodnia. Ale to chlubny wyjątek, bo w wielu innych takich ośrodkach czeka się nawet kilka razy dłużej.
Dzisiaj mamy w Polsce mniej niż 500 lekarzy tej specjalności, z czego wielu (42%) ma ponad 60 lat. Nic prostszego. Kształćmy więc młodych – chciałoby się powiedzieć. Ale niskie zarobki skutecznie zniechęcają absolwentów studiów lekarskich do specjalizowania się w tej dziedzinie.
– W tej chwili w całej Polsce mamy około 180 miejsc rezydenckich, z czego obsadzonych jest może połowa (na Dolnym Śląsku – 15, a i tak nie wszystkie są obsadzone). A są województwa, w których dzisiaj nikt się nie specjalizuje! Jeśli ten proces będzie trwał, biorąc pod uwagę, że starsi odchodzą na emeryturę, umierają, nie ma zastępowalności, to ten wynik może się znacząco wydłużyć – prognozuje kierownik Katedry.
Poza zarobkami odstraszająco działać mogą również inne sprawy, które wymienia dr hab. n. med. Andrzej Wojnar, prof. nadzw. Niepublicznej Wyższej Szkoły Medycznej we Wrocławiu, kierownik Zakładu Patomorfologii w Dolnośląskim Centrum Onkologii we Wrocławiu, dolnośląski konsultant wojewódzki w dziedzinie patomorfologii. – Być może młodych ludzi odstraszają też sekcje zwłok, których na samym stażu specjalizacyjnym trzeba wykonać minimum 100. Nie wykluczam, że może też chodzić o brak bezpośredniego kontaktu z chorym, cierpiącym pacjentem, któremu można pomóc – mówi.
Nadzieja na zmiany
Choć sytuacja nie jawi się w jaskrawych barwach, w oddali widać iskierkę nadziei na jej poprawę. Nad zestawem działań naprawczych pracuje właśnie specjalny zespół utworzony przez Polskie Towarzystwo Patologów w porozumieniu z Centrum Monitorowania Jakości w Ochronie Zdrowia. Opracował on założenia reformy, których najważniejszymi punktami są specjalne licencje dla zakładów patomorfologii (dotyczą standardów prowadzenia badań; by je uzyskać, trzeba spełnić bardzo wyśrubowane wymagania), akredytacje (związane z zarządzaniem takimi jednostkami oraz z obowiązującymi w nich procedurami) i nowy sposób finansowania badań z tej dziedziny. Profesor Piotr Ziółkowski jest członkiem tego zespołu. Jak mówi, nowe licencje przyznawane są już od ponad dwóch lat. W tym czasie na Dolnym Śląsku licencję otrzymała jednak tylko jedna placówka – Specjalistyczny Szpital im. dr. A. Sokołowskiego w Wałbrzychu.
Wszystkie nowe rozwiązania powinny wejść w życie w roku 2022, ale termin ten jest zagrożony m.in. z powodu trwającej pandemii. – Patomorfologia ma być (podobnie jak inne specjalności medyczne) finansowana bezpośrednio z Narodowego Funduszu Zdrowia. To oznacza, że aby szpital miał dobrą operatywę, a więc zabiegi na wysokim poziomie z dobrą diagnostyką patomorfologiczną, powinien mieć własny ośrodek, który dostaje pieniądze z NFZ-u – tłumaczy pan profesor. – To będzie opłacalne dla takiej jednostki, bo nie będzie musiała z procedur zabiegowych wydzielać jakiegoś procenta pieniędzy na obsługę badań patomorfologicznych i martwić się o to tak, jak do tej pory. Patomorfologia jest dziedziną, która daje się dobrze finansować – zapewnia.
Dotyczy to oczywiście głównie dużych szpitali, które wykonują przede wszystkim zabiegi onkologiczne, a więc wymagają opisu takich przypadków przez patomorfologów. W takich miejscach szybkie, solidne badania wykonywane na miejscu staną się wielkim atutem.
Zdaniem prof. Ziółkowskiego, żeby zmiany przyniosły realny efekt, niezbędne jest też większe wsparcie ze strony władz uczelni medycznych. Jak mówi, duża część polskich patologów pracuje na uczelniach. – To one powinny kształcić młodych patomorfologów, a więc tworzyć miejsca rezydenckie, gdzie mają oni dostęp do materiału operacyjnego, możliwość nauczenia się czegoś od doświadczonych lekarzy, większe możliwości rozwoju (jest baza biblioteczna). No i jest możliwość pracy ze studentami – wylicza kierownik Zakładu Patologii Ogólnej i Eksperymentalnej Uniwersytetu Medycznego we Wrocławiu.
Według niego to ostatnie daje wielkie możliwości rozwoju zawodowego, bo gdy ktoś idzie na zajęcia, musi się do nich starannie przygotować, dzięki czemu nieustannie odświeża swoją wiedzę. – To też sprzyja umiejętności dyskusji, nawiązywania kontaktów interpersonalnych, co w naszej dziedzinie nie jest oczywiste. Bo gdy ktoś siedzi głównie całymi dniami przy mikroskopie, to przecież może stopniowo tracić te umiejętności – uśmiecha się profesor.
Doktor hab. Andrzej Wojnar, prof. nadzw. NWSM, dolnośląski konsultant wojewódzki w dziedzinie patomorfologii jest optymistą – jego zdaniem zaproponowane zmiany powinny odwrócić niekorzystny trend w tej specjalności. Choć, jak podkreśla, nie stanie się to błyskawicznie, ale stopniowo. Jako potwierdzenie wylicza pięć kamieni milowych, które mają uzdrowić sytuację:
- Rozporządzenie Ministra Zdrowia z 17 grudnia 2017 roku w sprawie standardów organizacyjnych w patomorfologii. Był to pierwszy akt prawny w tej dziedzinie od kilkudziesięciu lat.
- Przystąpienie przez Ministerstwo Zdrowia w 2019 roku do realizacji szeroko zakrojonego finansowanego z funduszy unijnych projektu „Wspieranie procesu poprawy jakości w patomorfologii poprzez wdrożenie standardów akredytacyjnych oraz wzmocnienie kompetencji kadry zarządzającej podmiotami leczniczymi”.
- Raport Najwyższej Izby Kontroli z 2020 roku i jego skutki (niezwykle krytycznie oceniający stan diagnostyki patomorfologicznej w Polsce w ostatnich latach).
- Program pilotażowy wyceniający badania (Rozporządzenie Ministra Zdrowia z 16 grudnia 2020 roku). Uczestniczy w nim 39 podmiotów medycznych z całej Polski, w tym 4 z Dolnego Śląska (Uniwersytecki Szpital Kliniczny we Wrocławiu, 4. Wojskowy Szpital Kliniczny we Wrocławiu, Dolnośląskie Centrum Chorób Płuc we Wrocławiu oraz Dolnośląskie Centrum Onkologii we Wrocławiu).
- Ogłoszenie przez ministra zdrowia 24 września 2021 roku Obwieszczenia w sprawie standardów akredytacyjnych dla jednostek diagnostyki patomorfologicznej. Wskutek pandemii proces licencjonowania zakładów patomorfologii przez PTPat. jest spowolniony, natomiast planowana jest niebawem akredytacja tych zakładów zgodnie z normami ustalonymi w tym Obwieszczeniu.
– Jestem optymistą i wierzę, że skonsolidowane i kompleksowe działania środowiska lekarskiego (PTPat.) i urzędników (Ministerstwo Zdrowia) dadzą w końcu oczekiwane efekty – mówi dr hab. Andrzej Wojnar, prof. nadzw. NWSM.
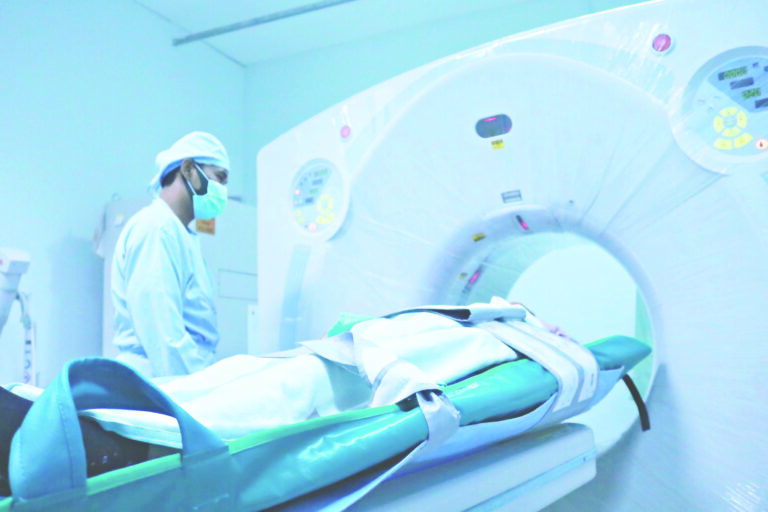
Boom na radiologię
Drugą z dziedzin, bez których nie może się obyć większość gałęzi medycyny, jest radiologia. Tomografia komputerowa i rezonans magnetyczny to badania, których liczba rośnie błyskawicznie z miesiąca na miesiąc. Coraz większe zapotrzebowanie na nie sprawia, że gwałtownie zwiększa się też liczba pracowni oferujących takie usługi – zarówno publicznych, jak i niepublicznych.
– W tej chwili nie ma dziedziny medycyny, która nie opiera się na badaniach obrazowych. Bardzo często są one składową algorytmu diagnostyczno-terapeutycznego, więc muszą być wykonane – nie ma wątpliwości prof. dr hab. n. med. Marek Sąsiadek, kierownik Katedry Radiologii Uniwersytetu Medycznego we Wrocławiu.
Niestety, za tym rozkwitem nie nadąża kształcenie nowych radiologów. A ich niedostatek jest boleśnie odczuwany w wielu ośrodkach. Co ciekawe, o ile czas oczekiwania na samo badanie skraca się w ostatnim czasie, o tyle coraz dłużej trzeba czekać na jego opis. Same skany ludzkiego ciała to bowiem tylko część drogi – kilkaset (a czasem kilka tysięcy) takich obrazów musi bowiem wnikliwie przejrzeć lekarz specjalista, porównać je z poprzednimi wynikami (jeśli takimi dysponuje, o czym powiemy jeszcze za chwilę), a potem opisać, by lekarz kierujący mógł na tej podstawie postawić ostateczne rozpoznanie i zaordynować leczenie. To sprawia, że na taki dokument trzeba czekać trzy–cztery, a czasami nawet 8 tygodni. To zaś oznacza, że czas niezbędny do wdrożenia skutecznej terapii dramatycznie się kurczy.
– Jedną z przyczyn tych problemów było wprowadzenie 2,5 roku temu nielimitowanych badań TK i MR. To stało się impulsem do powstania nowych pracowni – zwłaszcza niepublicznych. One wykonują wiele badań i zarabiają na tym bardzo dobrze, przy okazji drenując personel z ośrodków publicznych, takich jak nasz – mówi prof. Sąsiadek.
Inny z dolnośląskich radiologów (prosi o niepodawanie imienia i nazwiska) podkreśla, że są też inne przyczyny wydłużania się czasu oczekiwania na opis badania. Chodzi przede wszystkim o niewystarczającą informację kliniczną od lekarza kierującego na badania, a więc brak konkretnych wskazań, co i w jaki sposób zbadać. Poza tym wielu pacjentów nie dysponuje wynikami poprzednich badań TK lub MR, a te często są niezbędne do porównania rozwoju zmian chorobowych.
Szef Katedry Radiologii UMW przyznaje, że często dostaje skierowanie z opisem: „inne schorzenia układu nerwowego” albo „inne schorzenia trzustki”. – Czasem musimy dzwonić do kolegów, by dowiedzieć się czegoś więcej. W niektórych szpitalach mamy dostęp do historii choroby, więc możemy się czegoś więcej dowiedzieć o pacjencie. Niestety w moim szpitalu nie mamy takiej możliwości, więc musimy kontaktować się z kolegami, co przedłuża oczekiwanie na opis badania – wyjaśnia profesor.
Nasz anonimowy rozmówca przyznaje natomiast, że wielu kolegów i koleżanek z tej dziedziny opisuje po 40–50 badań dziennie, pracując po 12–13 godzin na dobę. Zarabiają dzięki temu naprawdę dobre pieniądze, jednak taka praca na akord zwiększa ryzyko popełnienia błędu. Jego zdaniem, by tego uniknąć lekarz powinien (jak to się dzieje na Zachodzie) przeglądać najwyżej 20 takich badań w ciągu dnia. Poza tym, dla bezpieczeństwa potem powinien jej jeszcze obejrzeć inny radiolog, co zminimalizowałoby możliwość wpadki. Niestety, w polskich realiach wprowadzenie takiego systemu nie jest możliwe.
– My staramy się przynajmniej tak przeglądać te badania, by wyłapać przypadki groźne dla życia pacjenta. Wtedy błyskawicznie trzeba dać znać lekarzowi kierującemu, że coś złego się dzieje. Ale przy takiej stercie zalegających badań istnieje poważne ryzyko, że coś takiego nam umknie, a to nie jest dobra sytuacja dla pacjenta – przyznaje prof. Marek Sąsiadek.
„Polowanie” na specjalistę
W tej chwili w zespole profesora jest obsadzona połowa spośród 50 etatów, które są niezbędne do normalnego funkcjonowania w strukturach Uniwersyteckiego Szpitala Klinicznego. – Jesteśmy ogromnym szpitalem, mamy więc kilkanaście pracowni działających w systemie dwuzmianowym, a do tego dochodzą trudne dyżury – wylicza szef Katedry.
Duże ośrodki, jak ten, w którym pracuje, są w szczególnie złej sytuacji pod tym względem. Trudno im konkurować z takimi (zwłaszcza niepublicznymi), które mają znacznie niższe koszty własne. Największe szpitale (np. USK) muszą utrzymać SOR, wiele oddziałów, robić mnóstwo badań na potrzeby szpitala macierzystego, za które NFZ nie płaci osobno – one wchodzą w skład kwoty ryczałtowo wypłacanej za realizację kontraktu. Szefowie tych placówek starają się więc przekonywać decydentów, że trzeba zmienić zasady finansowania takich badań. Trudno im bowiem konkurować z pracowniami ambulatoryjnymi pod względem zarobków oferowanych radiologom.
– Ja sam straciłem w ostatnim czasie kilku świetnych specjalistów, którym zostały zaoferowane stawki dwa razy wyższe niż u nas – mówi prof. Sąsiadek. – Poza tym u prywatnego pracodawcy robią to samo często w warunkach domowych, więc bardziej komfortowych. I to bez stresu, bo nie muszą pełnić dyżurów w szpitalu, które u nas są bardzo ciężkie. Czasem na takim dyżurze trzeba opisać kilkadziesiąt trudnych, skomplikowanych badań i to na cito. Jak z tego widać, trudno mi znaleźć argumenty, by zatrzymać dobrego lekarza – przyznaje gorzko.
Dyrektorzy szpitali i szefowie pracowni radiologicznych wręcz wyrywają sobie specjalistów – nie tylko lekarzy, ale w coraz większym stopniu również techników elektroradiologii, którzy bezpośrednio wykonują wszystkie badania. – Ich też brakuje i zaczynamy mieć problem z obsadzeniem poszczególnych aparatów. A oni też są mocno kuszeni przez inne, zwłaszcza ambulatoryjne ośrodki – podkreśla prof. Sąsiadek. I dodaje, że by to zmienić, trzeba przede wszystkim zmienić zasady finansowania badań radiologicznych w pracowniach szpitalnych – powinny być opłacane (podobnie jak w planowanej reformie w badaniach patomorfologicznych) bezpośrednio z budżetu NFZ.
Niezbędnym krokiem jest też kształcenie większej liczby radiologów. – W naszym województwie jest ponad 100 miejsc rezydenckich. To dużo, ale i tak nie wystarcza – zaznacza kierownik Katedry Radiologii UMW. – Nasza dyscyplina zrobiła się bardzo popularna – w ostatnich kwalifikacjach na specjalizację mieliśmy 12 osób na jedno miejsce. Kiedyś mało kto chciał się specjalizować w radiologii, teraz to się radykalnie zmieniło. Możemy tę liczbę jeszcze zwiększyć, ale tu pojawia się kolejny problem – kiedy lekarzy ubywa, na szkolenie potrzeba czasu, a trudno to pogodzić: opisywanie dużej liczby badań, szkolenie młodych ludzi itd.
Drogie prezenty dla Zachodu
Jedno trzeba przyznać – jeśli chodzi o radiologów, to w porównaniu z innymi medycznymi specjalnościami niewielu z nich ucieka za granicę. Zupełnie inaczej jest w świecie patomorfologów.
– Dwie osoby, które do niedawna pracowały w naszym zakładzie, niedawno wyjechały za granicę. Kolejna co prawda została w Polsce, ale dorabia za granicą – mówi prof. Piotr Ziółkowski, kierownik Zakładu Patologii Ogólnej UMW. – Kiedy rozmawiam z rezydentami, dowiaduję się, że oni nawet nie myślą o tym, by po zakończeniu specjalizacji zostać w Polsce. Niemal wszyscy planują wyjazd z kraju. Już na rezydenturze starają się nawiązać kontakty, by od razu po zdaniu egzaminu wyjechać z Polski. Kształcimy więc fachowców dla krajów Europy Zachodniej. Lubimy im robić drogie prezenty…

 Aktualności
Aktualności